¿Qué es el insomnio?
El insomnio puede consistir en problemas para conciliar el sueño al acostarse, despertares durante la noche, con dificultad para volver a dormirse, o despertar precoz por la mañana muy temprano. Estas condiciones, que pueden combinarse entre sí, se denominan “insomnio de inicio”, “de mantenimiento” y “de última hora”. En otros casos, la persona puede no despertarse pero siente que su sueño es de muy baja calidad o no reparador y se levanta por la mañana como si no hubiera descansado.
Cualquiera puede tener una mala noche de sueño, pero eso no nos convierte en insomnes. La existencia o no de insomnio se determina por la gravedad, duración y frecuencia del problema de sueño. Habitualmente se exige que el tiempo que la persona tarda en dormirse sea superior a 30 minutos, la duración de los despertares nocturnos supere también 30 minutos, la eficiencia de sueño sea inferior al 85% (este dato se calcula dividiendo el tiempo que la persona está durmiendo realmente por el tiempo que pasa en la cama) y que, en conjunto, se duerman menos de 6 horas. Las dificultades para dormir deben aparecer 3 o más noches por semana. Es poco frecuente que los insomnes, incluso los severos, tengan problemas para dormir todas las noches.
Además, hay que garantizar que se tiene una oportunidad óptima para dormir (p.ej., si vivo encima de un pub y el ruido no me deja dormir, mi problema es de otro tipo) y que aparecen secuelas durante el día como fatiga, somnolencia, mal estado de ánimo, dificultades para concentrarse, ciertas molestias físicas (p.ej., cefaleas, problemas gastrointestinales, dolor muscular), e interferencia con las actividades sociales, laborales o de ocio.
El insomnio que dura entre un mes y tres meses se llama transitorio o situacional, suele estar relacionado con algún suceso estresante y puede resolverse solo. Cuando el insomnio dura más de 3 meses el problema se ha convertido en crónico. El insomnio es un problema muy frecuente en la población. Se calcula que de un 10-15% de las personas pueden sufrir insomnio crónico y de un 33-50% insomnio transitorio. La incidencia de insomnio es más alta en personas de más edad, mujeres, trabajo por turnos, y cuando se padecen problemas médicos o psicológicos.
Causas del insomnio crónico
Aunque al principio el insomnio se debiera a molestias físicas (p.ej., problemas respiratorios, dolor, etc.) o a sucesos de la vida que generaban estrés (p.ej., desempleo, problemas de pareja, etc.), el problema de sueño puede cronificarse incluso cuando las circunstancias que lo originaron ya han desaparecido o la persona se ha adaptado a ellas. Los casos de insomnio crónico primario (el insomnio es el problema principal) se explican porque se han ido añadiendo factores psicológicos que contribuyen a mantener las dificultades de sueño. En el intento de resolver su problema de sueño la persona ha puesto en marcha estrategias que en vez de contribuir a la solución, están perpetuando el problema.
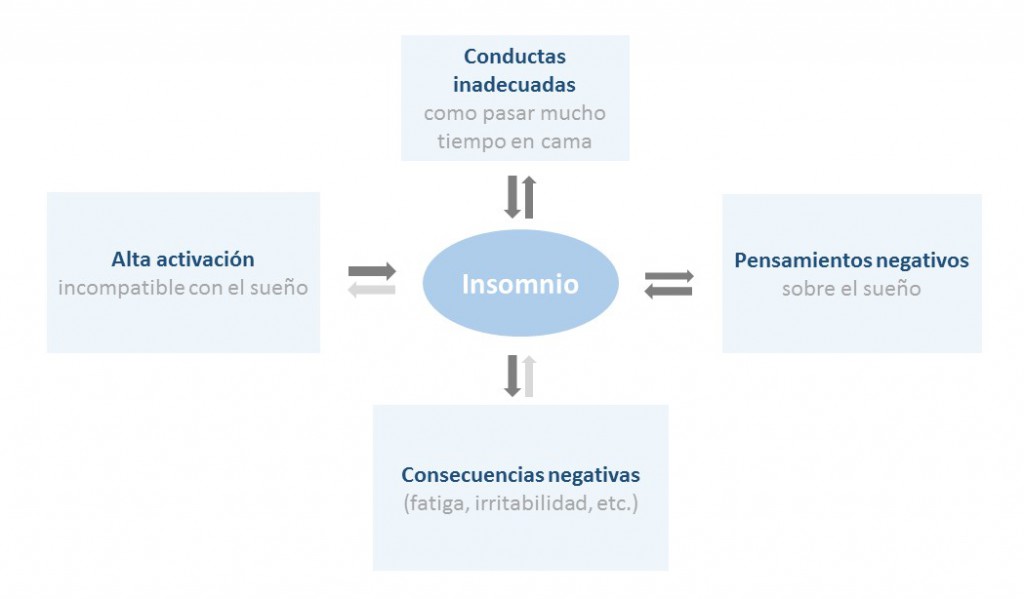
Los principales factores que mantienen un problema de insomnio crónico primario son de tres tipos (figura 1):
Modelo del insomnio (modificado de Morín, 1998)
- Hábitos o comportamientos incorrectos que interfieren con el sueño. Uno de los principales es pasar más tiempo en cama en el intento de “atrapar” el sueño. La frustración y ansiedad que se experimentan al no lograr dormir producen un condicionamiento negativo de la cama y los estímulos asociados al sueño que se repite noche tras noche. Este proceso lleva a que la persona pueda activarse y sentir ansiedad a medida que se acerca la hora de dormir. Otros comportamientos frecuentes, como levantarse tarde o dormir largas siestas, también empeoran el problema al desestructurar el ritmo de sueño.
- Además de lo anterior, al no conseguir dormir la persona desarrolla pensamientos y expectativas negativas sobre lo que sucederá con el sueño que lo activarán y ayudarán a perpetuar el problema (p.ej., si pienso “seguro que esta noche tampoco pego ojo” estaré nervioso y será poco probable que me duerma). Igualmente, si uno tiende a exagerar lo que le sucede o las consecuencias negativas que se notan durante el día (p. ej., “debe haberse estropeado algo en mi cerebro y nunca volveré a dormir como antes”, “como no he dormido bien mañana no podré hacer absolutamente nada”, etc.) se generará activación y malestar emocional.
- El estado de alta activación fisiológica, emocional o mental es incompatible con el sueño, puesto que para dormirse tiene que existir un estado de reducida actividad. La mayoría de las personas cuando no logra dormirse pone más empeño en conseguirlo lo que aumenta la activación al estar pendiente de lo que ocurre teniendo un efecto de círculo vicioso. Esta activación no sólo procede de los pensamientos negativos o de los malos hábitos. Dormir mal facilita en sí mismo un estado de activación negativa durante el día, que a su vez dificultará el normal inicio del sueño.
¿Cómo se trata el insomnio crónico?
Aunque lleves muchos años padeciendo insomnio puedes aprender a dormir mejor. El tratamiento más eficaz y eficiente según las principales guías clínicas de Práctica Basada en la Evidencia y las recomendaciones de la American Academy of Sleep Medicine, es la terapia cognitivo-conductual para el insomnio. La terapia cognitivo-conductual del insomnio actúa en los factores que hemos comentado que mantienen el problema.
Este tratamiento que suele tener una duración entre 6-9 sesiones, empezará ofreciendo reglas de higiene del sueño (pautas sobre ciertos estilos de vida y factores ambientales que pueden afectar al sueño). A continuación, para modificar los patrones de conducta disfuncional se aplica según el caso una combinación de restricción del tiempo en cama y control de estímulos. La restricción del tiempo en cama ajusta el tiempo que la persona pasa en cama al tiempo que demuestra que está durmiendo y que se va supervisando con registros diarios de su sueño. Al principio el tiempo permitido se reduce bastante lo que en la práctica genera una ligera privación de sueño que facilita el inicio del sueño. Después, a medida que la persona va mejorando el ajuste entre tiempo que duerme y tiempo que pasa en cama, se van introduciendo aumentos graduales en ese tiempo hasta alcanzar su tiempo de sueño óptimo.
El control de estímulos sirve para romper el proceso de condicionamiento negativo por el que la cama, el dormitorio, etc. generan activación y establecer un horario de sueño estable. Para ello una de las pautas más importantes que se plantean son acostarse sólo cuando se tenga sueño y si en unos 15 minutos uno no logra dormirse, levantarse e irse a hacer alguna actividad tranquila a otro lugar, volviendo a la cama sólo cuando se tenga sueño, y repitiendo este ciclo las veces que sea necesario hasta que se produzca lo que se busca: que la persona se quede dormida al poco tiempo de entrar en su cama.
Para reducir la alta activación que interfiere con el sueño se utilizan procedimientos de relajación. Y por último, los pensamientos negativos que también contribuyen a mantener el insomnio se trabajan con estrategias cognitivas. La terapia cognitiva enseña a adoptar una postura más realista sobre los propios pensamientos y sirve para corregir los pensamientos y expectativas negativas sobre el sueño.
Esta terapia cognitivo-conductual ha demostrado su eficacia tanto en insomnio crónico primario, como en el insomnio crónico secundario asociado a otros problemas médicos o de dolor (aunque en estos casos hay que trabajar también con esos otros problemas). Funciona bien en personas de todas las edades, incluso aunque se hayan estado tomando fármacos para dormir (hipnóticos).
El tratamiento con hipnóticos sólo se recomienda en períodos de entre tres semanas y un mes, y debería reservarse para problemas de sueño de difícil solución mediante otros medios. Los somníferos pueden tener efectos secundarios y afectar tu ejecución o producirte somnolencia al día siguiente. La mayoría de los hipnóticos producen adicción, que se manifiesta por las reacciones de tolerancia al producto (cada vez necesitarás más cantidad para obtener el mismo efecto) y las reacciones de abstinencia a la sustancia cuando deja de consumirse (se produce un insomnio de rebote cuando dejan de consumirse). El cambio de actitud y de hábitos aprendidos con terapia cognitivo-conductual produce efectos duraderos en el tiempo.
Es importante cuidar del sueño. Si dormimos casi un tercio de nuestra existencia es porque el sueño desempeña en nuestro organismo funciones de gran importancia. Aprender a dormir mejor puede tener un impacto muy beneficioso en las ganas de afrontar cada nuevo día y en tu calidad de vida.